Processus clinique DSSADG
Qu’est-ce que le processus clinique DSSADG ? |
L’ensemble des actions liées à la prestation des services cliniques visant à obtenir une vue d’ensemble de la situation de l’usager et ses proches et à orienter l’intervention selon les valeurs et les approches privilégiées par la direction.
À tout moment, vous êtes invités à consulter le document d’encadrement du Processus clinique de la DSSADG pour en connaître les détails.
Pourquoi un processus clinique DSSADG ? |
L’élaboration du processus clinique s’inscrit dans une démarche d’implantation de l’approche par programme au sein de la direction.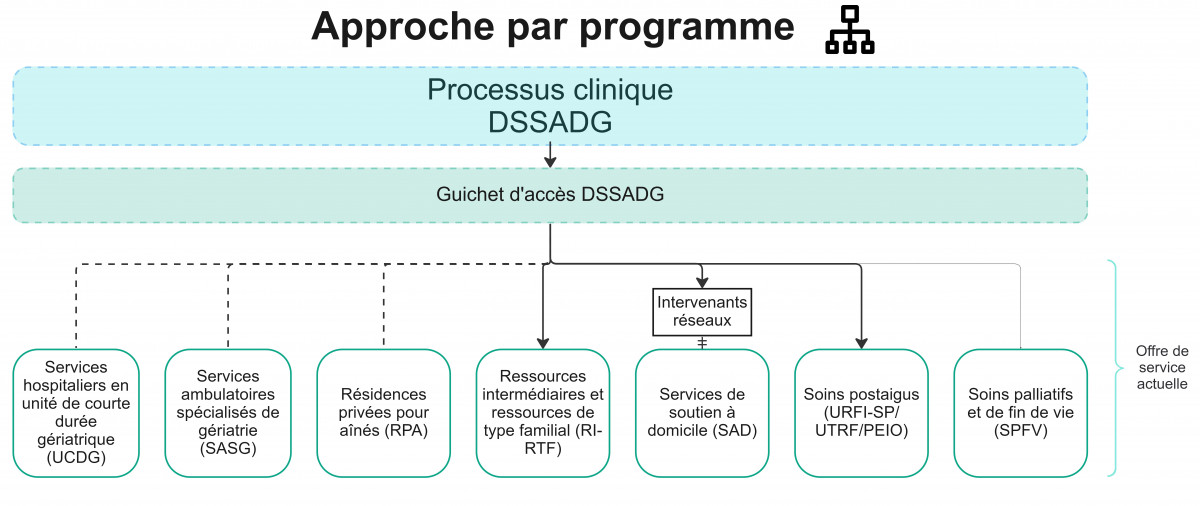
Les grands objectifs visés par ce processus sont de :
• Guider et soutenir des pratiques cliniques adaptées aux besoins de l’usager et ses proches
• Développer et harmoniser les pratiques cliniques
• Doter les intervenants d’une vision commune
Qui sont les personnes concernées par le processus clinique ? |
Le processus clinique DSSADG s’adresse à :
- tous les intervenants;
- les personnes ayant des fonctions d’encadrement clinique;
- les gestionnaires de la DSSADG.
Les valeurs et approches se doivent d’être actualisés par tous les gestionnaires et intervenants de la DSSADG, tant auprès de la clientèle, qu’auprès des divers partenaires.
Les étapes du processus cliniques doivent être suivis par tous les intervenants de la DSSADG, lorsqu’un plan d’intervention (PI) est requis, et ce, peu importe le type de PI nécessaire (PT, PII, PTI, PSI, PID).
Les principes directeurs et les assises |
Le processus clinique repose sur 6 principes directeurs :
Accessibilité des services et équité
- Assurer à l’usager un accès à des soins et services équitables dans les meilleurs délais et envisager le maintien dans un milieu de vie significatif comme la première option pour répondre à ses besoins, en favorisant sa sécurité et son bien‑être et en promouvant la santé et le soutien des actions visant les saines habitudes de vie.
- Assurer également aux PPA un accès aux services requis pour les soutenir dans leur engagement.
Pertinence des interventions
- Assurer des soins et des services efficients, adaptés aux besoins et aux souhaits réels de l’usager, qui offrent le degré de soutien requis, qui le considèrent dans sa globalité et qui reconnaissent ses besoins spécifiques et ceux de ses proches, tout en encourageant son autonomie et le développement de ses compétences dans ses soins.
Intensité des services
- Assurer à l’usager et ses proches des services souples, diversifiés et centrés sur ses besoins qui s’ajustent selon l’évolution de son état de santé et de sa situation psychosociale, tout en favorisant le maintien et le renforcement des capacités et respectant le niveau d’intervention désiré par l’usager.
Prévention et promotion liées à la santé et au bien-être
- Anticiper l’évolution des besoins de l’usager et ses proches, afin de planifier les ajustements nécessaires aux services proposés et ainsi prévenir les situations de crise évitables (MSSS, 2017).
- La prévention et la promotion peuvent également se faire par le repérage de la clientèle vulnérable (signes précurseurs de la fragilité, de la détérioration de la santé, de la maltraitance, des risques d’épuisement de la PPA, etc.).
Partenariat
- Adopter une approche qui repose sur la relation entre les usagers, leurs proches et les acteurs du système de santé et de services sociaux. Cette relation mise sur la complémentarité et le partage des savoirs respectifs, ainsi que sur la façon dont les divers partenaires travaillent ensemble.
- Il s’agit également d’assurer à l’usager et ses proches des soins et des services de qualité organisés en fonction de leurs caractéristiques, besoins, attentes et préférences, par des intervenants qui gravitent autour d’eux et qui favorisent l’autodétermination, l’engagement et l’implication dans la prise de décision éclairée et partagée.
Intégration et continuité des services
- Assurer à l’usager et ses proches un continuum de soins et de services optimal, fluide, coordonné, sans ruptures et orienté vers la réponse à leurs besoins, avec l’implication concertée et la collaboration de l’ensemble des partenaires internes et externes, en favorisant la complémentarité des différents niveaux de services.
- Cette intégration et cette continuité passent notamment par une responsabilité interdirection partagée dans le suivi et l’expérience de l’usager dans sa trajectoire de soins.
Le processus clinique repose également sur des assises claires : 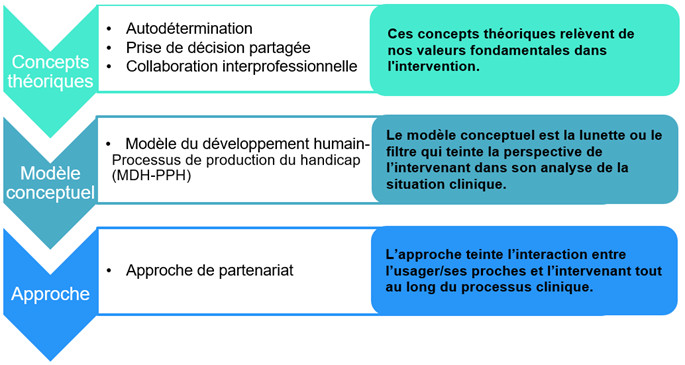
Approche de partenariat
- Dans cette approche, la relation entre les partenaires s’inscrit dans un processus dynamique d’interactions et d’apprentissages qui favorise l’autodétermination de l’usager, une prise de décision libre et éclairée et l’atteinte de résultats de santé optimaux en fonction de son contexte spécifique. Cette relation amène les partenaires à planifier et à coordonner les actions, ainsi qu’à intervenir de façon concertée, personnalisée et intégrée autour des attentes, des besoins et du projet de vie de l’usager. En tout temps, l’usager doit être considéré comme le principal acteur de son parcours de soins et de services.
- L’approche de partenariat se concrétise par les actions suivantes :
- Reconnaître la complémentarité entre les savoirs expérientiels des usagers et leurs proches et les savoirs professionnels des intervenants, gestionnaires et autres partenaires;
- Porter une attention particulière à la compréhension de l’usager et ses proches tout au cours de l’épisode de soins et services;
- Favoriser la co-construction des solutions et des initiatives afin d’atteindre des objectifs communs;
- Soutenir les usagers et leurs proches dans le développement de leurs apprentissages au niveau des soins et services, de l’organisation des soins et services et de la gouvernance;
- Encourager l’autodétermination des usagers.
Modèle du développement humain – Processus de développement du handicap (MDH-PPH)
Selon le MDH-PPH, trois domaines conceptuels sont en interaction :
- Facteurs personnels (caractéristiques appartenant à la personne) :
Le MDH-PPH propose deux échelles de mesure pour les facteurs personnels : une pour les systèmes organiques (intégrité à déficience) et une autre pour les aptitudes (capacité à incapacité). Ce facteur inclut aussi les facteurs identitaires. - Facteurs environnementaux (dimensions sociales ou physiques qui déterminent l’organisation et le contexte d’une société) : Le MDH-PPH propose trois niveaux pour les facteurs environnementaux : sociétal, micro, méso et sociétal. Ces facteurs s’apprécient sur une échelle allant de facilitateur majeur à obstacle majeur.
- Habitudes de vie (activités courantes ou rôles sociaux valorisés et valorisants pour la personne) : L’échelle pour apprécier les habitudes de vie va de la « situation de participation sociale optimale à la situation de handicap complète. » (RIPPH, 2010).
De cette interaction entre les facteurs personnels et environnementaux résultent donc deux types de situations :
- Situation de participation sociale : lorsque la réalisation des habitudes de vie est jugée satisfaisante pour l’usager et ses proches.
- Situation de handicap : lorsqu’il y a un déséquilibre entre les facteurs personnels de l’usager et ceux de son environnement, ce qui entrave la réalisation des habitudes de vie de l’usager.
La figure suivante permet d’illustrer l’ensemble des facteurs personnels et environnementaux influençant le fait que la personne se retrouve en situation de handicap ou en situation de participation sociale (RIPPH, 2010). Elle permet également d’apprécier les interactions existantes entre tous ces facteurs.
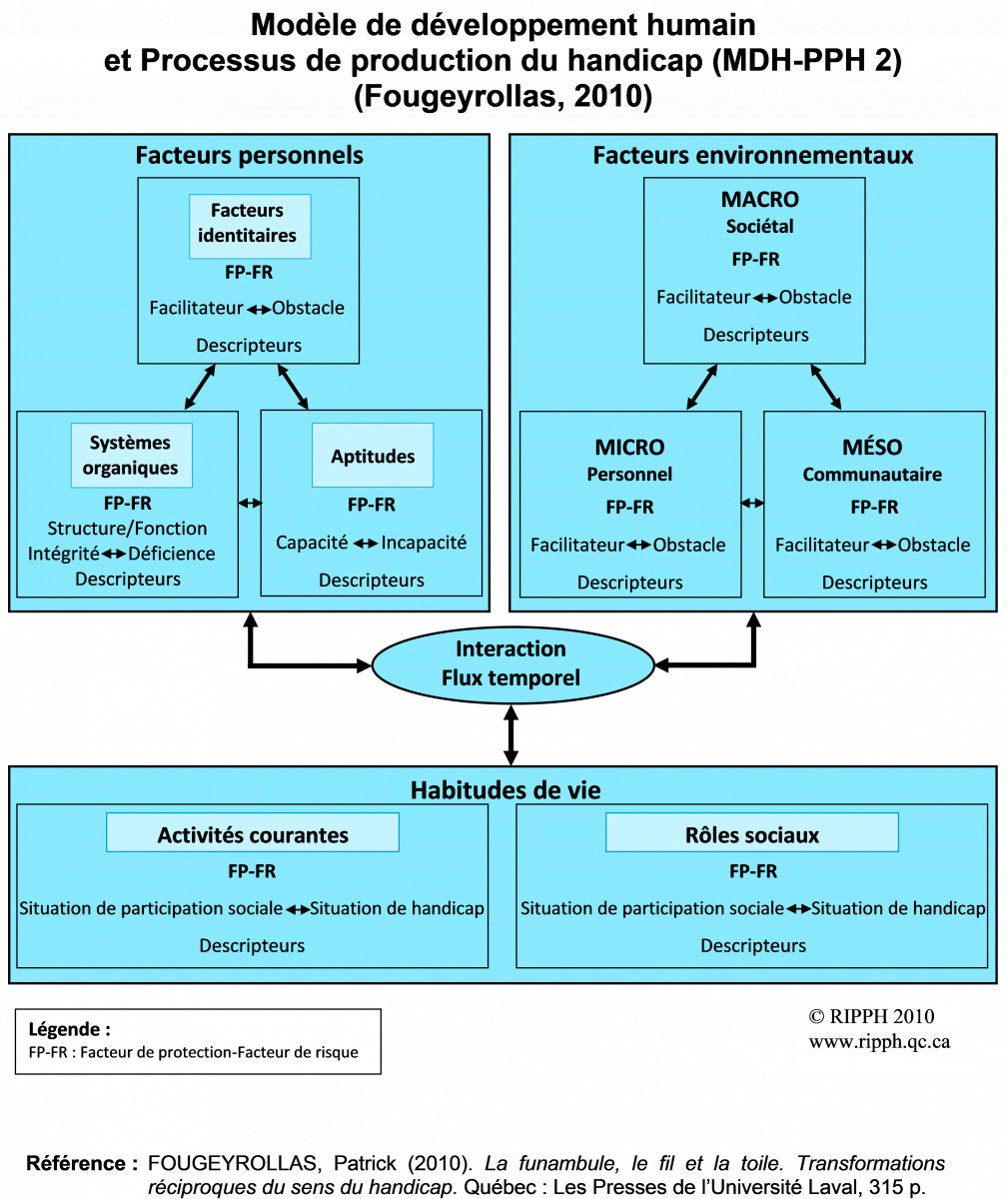
Pour plus d’informations sur le MDH-PPH, veuillez consulter : https://ripph.qc.ca/
Chaque action est en cohérence avec ce modèle et cette approche préconisés.
Les 5 étapes du processus clinique |
Ce processus se décline en 5 étapes distinctes afin d’obtenir une vue d’ensemble de la situation de l’usager et ses proches.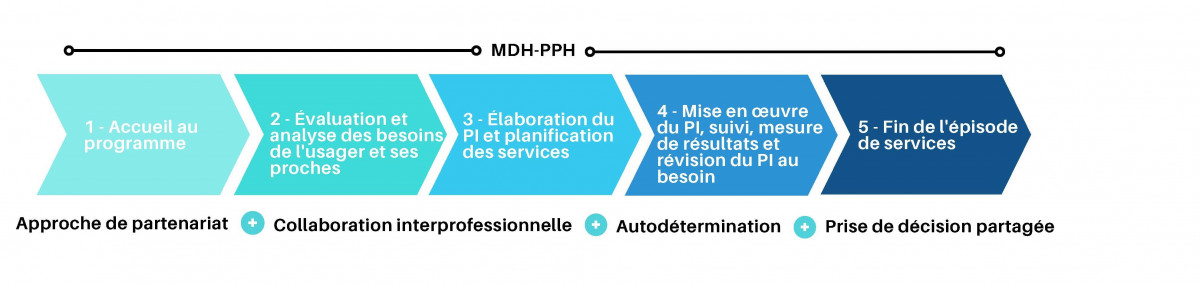
Chaque étape et sous-étape sont associées à plusieurs actions décrites dans le Processus clinique DSSADG.
À tout moment, vous êtes invités à consulter le document d’encadrement du Processus clinique de la DSSADG pour en connaître les détails.
Les étapes à venir dans l’implantation du processus clinique DSSADG |
- Différentes modalités de promotion et de diffusion du processus clinique
- Sommaire du processus clinique DSSADG
- Des présentations seront faites dans vos équipes respectives.
- Activités d’appropriation et de développement des compétences associées
- Formation ENA Processus Clinique destinée au processus clinique DSSADG
- Offre de soutien clinique en continu aux intervenants par les gestionnaires et les personnes ayant une fonction d’encadrement clinique.
