PQPTM - Programme québécois pour les troubles mentaux : des autosoins à la psychothérapie

Cette page s’adresse à tous les intervenants, professionnels, professionnels en soutien clinique et gestionnaires d’équipes du CISSS Montérégie-Ouest.
Vous êtes un médecin? Cliquez ici pour accéder à la section Santé mentale.
🏠À propos du PQPTM
Qu'est-ce que le PQPTM?
Le PQPTM est un programme clinique visant à améliorer l’accès aux soins et services en santé mentale au Québec. Il renforce l’offre de services publics à travers l’ensemble du continuum de soins en santé mentale en s’appuyant sur un modèle de soins par étapes fondé sur des données probantes.
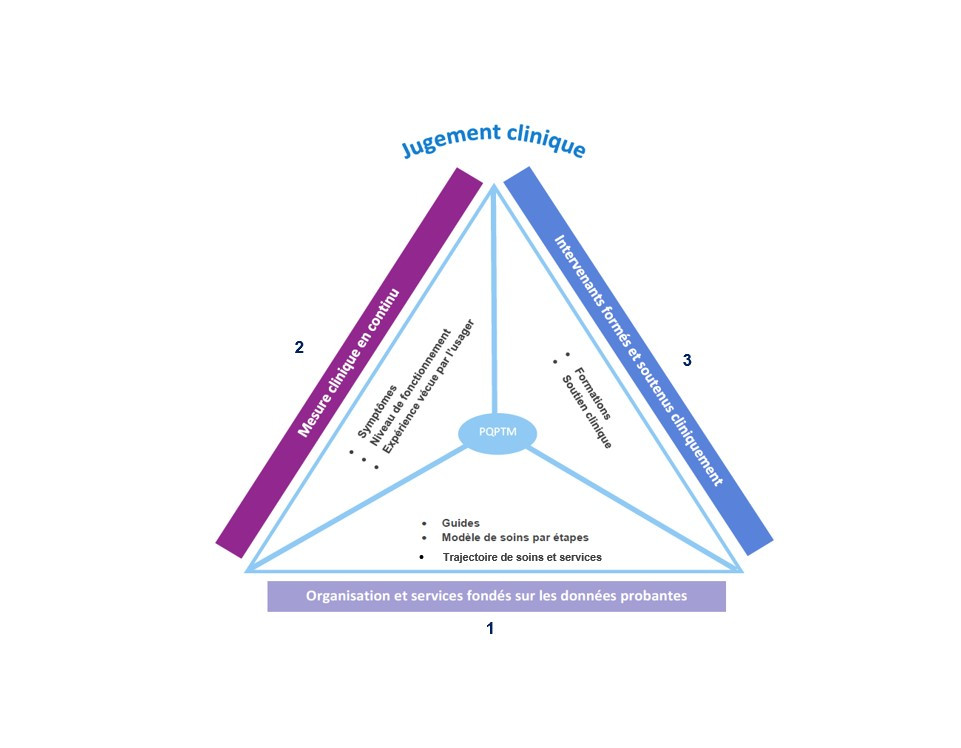
Le PQPTM repose sur 3 piliers :
Ces trois piliers sont d’une importance équivalente et leur interaction assure la qualité du programme.
1. Organisation et services fondés sur les données probantes
Guides de pratique clinique
L’offre de soins et de services du PQPTM est basée sur les traitements que recommandent les guides de pratique clinique du National Institute for Health and Care Excellence (NICE). Ceux-ci reposent sur des données probantes et consensus d’experts et sont élaborés selon les meilleurs standards éthiques, scientifiques et économiques.
Les guides de pratique clinique ont été adaptés pour les rendre conformes au contexte des soins, des services et de l’organisation du système de santé québécois, au système de classification des troubles mentaux (DSM), ainsi qu’aux lois en vigueur.
Modèle de soins et de services par étapes
Ce modèle précise les soins et services recommandés les moins intrusifs et les plus efficaces, selon la complexité de la situation clinique. Les traitements proposés dépendent de la gravité et de la persistance des symptômes, de l’altération du fonctionnement, de la complexité de la situation clinique et de la réponse au traitement offert.
Cette hiérarchisation vise à assurer à chaque personne l’accès au bon service, au bon moment, au bon endroit et avec l’expertise appropriée. L’ascension des étapes suppose que la situation de la personne exige une intensification des traitements et une expertise de plus en plus spécialisée. Par ailleurs, les soins et services par étapes ne représentent pas un cheminement clinique linéaire, ce qui signifie qu’une personne n’a pas à passer par l’ensemble des étapes afin de bénéficier des soins et services dont elle a besoin.
2. Mesure clinique en continu
La mesure clinique en continu est une appréciation systématique des résultats cliniques d’une personne afin de déterminer si les soins et services qu'elle reçoit sont bénéfiques. Le PQPTM recommande l’utilisation de divers questionnaires scientifiquement validés pour apprécier l’ampleur et la gravité des symptômes ainsi que leurs impacts sur le fonctionnement de la personne.
Ses avantages :
- La mesure clinique en continu permet à la personne utilisatrice de services de mieux suivre et comprendre ses symptômes grâce à une rétroaction régulière sur ses progrès. Elle lui permet de s’impliquer activement dans la prise de décisions concernant son rétablissement, augmentant sa participation aux traitements et diminuant le risque d’abandon.
- Elle permet également aux intervenants qui offrent les traitements d’obtenir de l’information à jour sur l’évolution de la personne et d’ajuster l’intervention au besoin.
3. Intervenants formés et soutenus cliniquement
La formation des intervenants et le soutien clinique sont des éléments essentiels à l’intégration des meilleures pratiques. Ils favorisent le développement continu de compétences chez l’intervenant, permettent de dénouer les défis cliniques et sont centrés sur l’amélioration de la condition de la personne et de la réponse à ses besoins.
Quelle est sa raison d'être et sa pertinence clinique?
- Les données québécoises actuelles indiquent que les troubles mentaux sont répandus et que leur repérage n'est pas optimal;
- Les troubles mentaux affectent le fonctionnement global des personnes;
- Ils engendrent des coûts sociaux et économiques importants et constituent la principale cause d’invalidité dans les pays industrialisés;
- Au Canada, on leur attribue environ le tiers des séjours hospitaliers et des causes d’invalidité;
- Lorsqu'ils ne sont pas traités, les problèmes et troubles mentaux ont tendance à devenir de plus en plus sévères, récurrents et chroniques;
- On constate également un manque d'alternatives au traitement pharmacologique et un accès limité à la psychothérapie dans le réseau de la santé et des services sociaux.
À qui le PQPTM s'adresse-t-il?
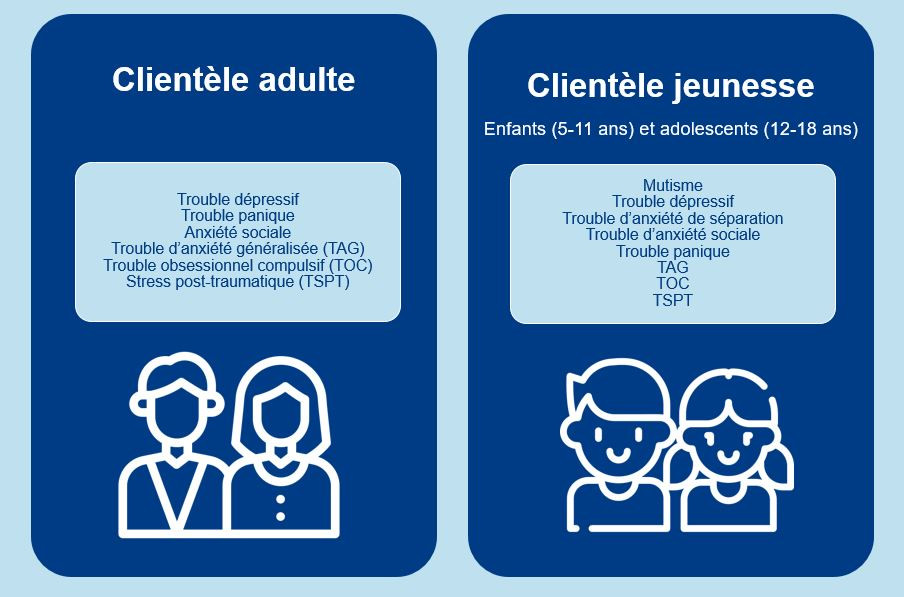
Le PQPTM s’adresse aux adultes, aux enfants et aux adolescents qui présentent des symptômes d’un des troubles mentaux fréquents suivants.
Quels sont les objectifs du PQPTM?
- Améliorer l’accès aux soins et services pour les personnes présentant des symptômes de troubles mentaux fréquents;
- Accompagner la personne dans son rétablissement grâce à des services fondés sur des données probantes;
- Bonifier et diversifier les interventions reconnues pour leur efficacité;
- Accroître l’offre de services publics de psychothérapie;
- Harmoniser la pratique et outiller les intervenants afin de mieux repérer la clientèle et suivre l’évolution clinique de l’usager (évaluer les retombées de l’intervention);
- Offrir le bon service, au bon usager, au bon moment.
Quelles sont les bonnes pratiques cliniques recommandées en santé mentale?
Pour plus d’informations, vous pouvez consulter les documents suivants :
Approche partenariat
- Cadre de référence de l'approche de partenariat entre les usagers, leurs proches et les acteurs en santé et en services sociaux.
- Page Intranet de la Direction de la qualité, de l’évaluation, de la performance et de l’éthique (DQEPE) - Approche de partenariat avec l’usager et ses proches.
- Guide d’implantation du partenariat de soins et de services. Vers une pratique collaborative optimale entre intervenants et avec le patient.
Membres de la famille et de l'entourage
- Guide de bonnes pratiques pour l'implication des proches en santé mentale : considérer, intégrer, outiller.
- Des questions sur l'implication des proches en santé mentale? Consultez les agents mutiplicateurs de la DPSMD
- Page Intranet de la Direction de la qualité, de l’évaluation, de la performance et de l’éthique (DQEPE) - Proche aidance.
Estimation et gestion de la dangerosité (suicide-homicide)
- Prévention du suicide - Intranet du CISSS de la Montérégie-Ouest
- Guides pratiques et fiches synthèse en prévention du suicide- Publications du ministère de la Santé et des Services sociaux.
- Prévention des homicides conjugaux et intrafamiliaux- Page intranet CISSS de la Montérégie-Ouest.
Document informatif sur le PQPTM
Ce document présente sommairement le Programme québécois pour les troubles mentaux : des autosoins à la psychothérapie (PQPTM). Il peut être utilisé par les établissements du réseau de la santé et des services sociaux afin d’informer les médecins, médecins spécialistes et intervenants des GMF et cliniques médicales du Québec à propos du PQPTM. Vous y trouverez également les coordonnées des mécanismes d’accès en santé mentale pour les jeunes et pour les adultes. Cliquez ici pour le consulter.
✨Nouveautés
|
🤱🏻Le guide d'autosoins Surmonter la dépression : Un guide de stratégies d’auto-assistance destiné aux femmes souffrant de dépression durant la grossesse, après l’accouchement et au-delà est maintenant disponible. Ce guide est un outil de soutien conçu pour aider les femmes à mieux comprendre et gérer les symptômes de dépression périnatale. Ce guide vise à offrir un soutien aux femmes vivant une dépression pendant la grossesse ou après l’accouchement en proposant des stratégies concrètes et accessibles basées sur la thérapie cognitivo-comportementale (TCC) et sert de ressource d’auto-assistance en complément d’un suivi professionnel ou en attendant une évaluation. Vous trouverez ce guide ici. |
|
💡Document informatif sur le PQPTM Ce document présente sommairement le Programme québécois pour les troubles mentaux : des autosoins à la psychothérapie (PQPTM). Il peut être utilisé par les établissements du réseau de la santé et des services sociaux afin d’informer les médecins, médecins spécialistes et intervenants des GMF et cliniques médicales du Québec à propos du PQPTM. Vous y trouverez également les coordonnées des mécanismes d’accès en santé mentale pour les jeunes et pour les adultes. Cliquez ici pour le consulter! |
|
Outil d'accompagnement - Analyse qualitative des résultats obtenus aux questionnaires recommandés par le PQPTM (volet adulte) Pour vous accompagner dans votre analyse et la rédaction de votre note au dossier de l'usager, vous trouverez ici cet outil. |
| 📌Santé Québec a récemment produit un guide de saisie I-CLSC pour les mécanismes d'accès en santé mentale (MASM). Ce guide vise à déployer une procédure uniformisée pour la consignation des données et assurer une saisie de qualité des données. Il regroupe les informations et les consignes en lien avec l'application du cadre normatif par rapport au MASM adulte et jeunesse. Vous pouvez consulter le guide ici. |
📖 Guides de pratique clinique et documents ministériels
Pour accéder aux dernières mises à jour, cliquez ici!
Guides de pratique clinique, documents d’information à l’intention des établissements et documents de soutien
Les guides de pratique clinique sur les troubles mentaux ont été déployés pour soutenir les intervenants, les professionnels ainsi que les personnes ayant besoin de services en santé mentale. L’objectif de ces guides est de proposer des recommandations éprouvées qui, jumelées à l’expertise et au jugement de l’intervenant, permettent à la personne utilisatrice de services de prendre une décision éclairée sur les soins et services qui pourraient lui être offerts.
Documents disponibles pour les usagers, parents, membres de famille ou des proches
Plusieurs documents d’information sont disponibles et permettent à la personne qui les consulte (usager, membre de la famille ou de l’entourage) d’avoir un aperçu des traitements qui pourraient lui être offerts selon sa situation, tout en lui suggérant des questions à poser aux intervenants. Ils expliquent également à la famille et à l’entourage le rôle qu’ils peuvent jouer dans le rétablissement de la personne. Une liste de ressources d’aide y est aussi incluse. Ces documents sont sujets à des mises à jour et ne remplacent pas la consultation d’un professionnel.
- Guide - Obtenir de l'aide et du soutien pour les troubles mentaux fréquents (destiné à la clientèle adulte) - En cours de mise à jour
- Document d'information - Trouble d'anxiété sociale (destiné à la clientèle adulte et jeunesse)
- Document d'information - Trouble stress post-traumatique (destiné à la clientèle adulte et jeunesse)
🗣 Formations et ateliers d’appropriation
Plusieurs modalités sont prévues pour permettre aux intervenants de se familiariser avec le PQPTM :
- Formations offertes sur ENA. Au besoin, vous pouvez consulter le Guide d'apprenant ENA.
- Ateliers d’appropriation en groupe
- Lecture de documents ministériels (guide de pratique, guide de soutien, documents d’information, etc.)
Ces activités de formation s'adressent aux intervenants et aux professionnels des équipes concernés par le déploiement du PQPTM de la DPSMD, de la DPJASP et DSPEM.
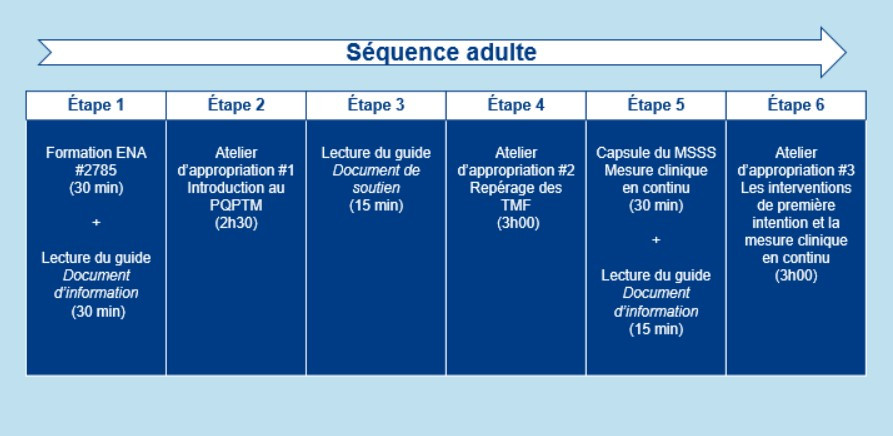
Les formations dans les tableaux ci-dessous doivent être suivies dans l'ordre.👇
|
|
Pour accéder à la lecture du guide Document de soutien cliquez ici
Pour accéder à la lecture du guide Document d'information cliquez ici
Pour accéder à la capsule : Mesure clinique en continu - Questionnaires de base du MSSS
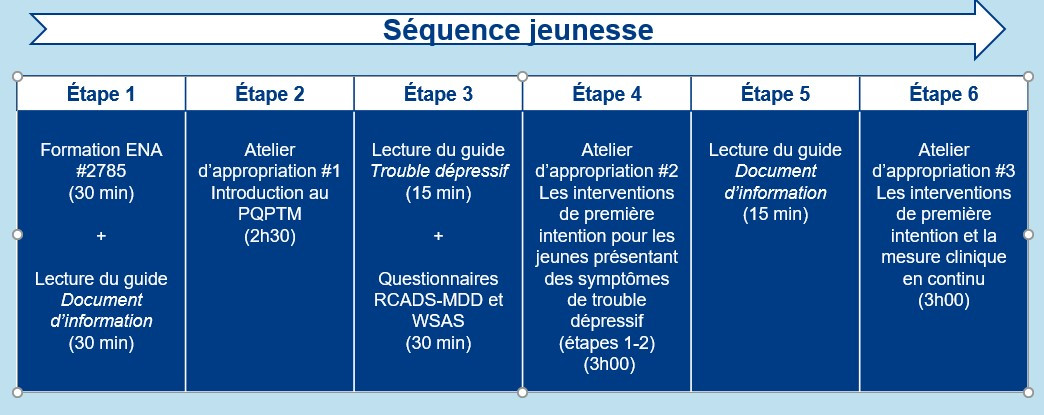
Pour accéder à la lecture du guide Document d'information cliquez ici
Pour accéder à la lecture du guide Trouble dépressif cliquez ici
Vous n’avez pas suivi ces formations et souhaitez-vous inscrire? Référez-vous à votre gestionnaire.
D’autres capsules ENA sont disponibles en lien avec le PQPTM, elles seront intégrées dans la séquence de formation ultérieurement. Consulter votre soutien clinique pour plus d’informations.
D’autres ateliers ou formations peuvent être offerts aux équipes selon les besoins. Une demande peut être adressée à votre professionnel en soutien clinique ou votre gestionnaire.
🔍Repérage et mesure clinique en continu
Repérage : Quand? Comment? Et auprès de qui?
Questionnaires d’appréciation
Vous trouverez ici les questionnaires d’appréciation recommandés par le PQPTM en français.
| Clientèle adulte |
Clientèle jeunesse |
| Questionnaires d'appréciation |
Vous trouverez ici les questionnaires d’appréciation recommandés par le PQPTM en anglais.
| Clientèle adulte | Clientèle jeunesse |
| Questionnaires d'appréciation | Questionnaires d'appréciation |
Voici le guide de conversion pour les sous-échelles des questionnaires d'appréciation des symptômes dépressifs et anxieux :
Chiffrier Excel - Tableau d’analyse des questionnaires recommandés par le PQPTM
Le tableau d’analyse des questionnaires d’appréciation recommandés par le PQPTM, communément appelé « chiffrier Excel », est maintenant disponible et accessible aux intervenants et professionnels de la DPSMD et la DPJASP qui utilisent la mesure clinique en continu. Il s'agit d'un outil qui permet d'avoir un visuel de l'évolution clinique d'un usager en suivi (graphique de la courbe d'évolution) et qui calcule les résultats obtenus automatiquement. Nous vous invitons à consulter les documents suivants en lien avec l'utilisation des chiffriers Excel.
| Clientèle adulte |
Clientèle jeunesse | |
| DPSMD | DSPEM | DPJASP |
|
Les tableaux d’analyse des questionnaires recommandés par le PQPTM (chiffriers Excel) pourront être conservés dans Microsoft 365 (M365) via une équipe TEAMS dédiée à cet effet et dont les accès sont restreints aux intervenants et professionnels qui utilisent cet outil. Pour toute demande d’accès à l’équipe TEAMS CISSSMO-DPSMD-PQPTM-chiffrier Excel ou pour toute question en lien avec le fonctionnement de cette équipe TEAMS spécifiquement, veuillez acheminer un courriel à l’adresse courriel suivante : pqptm.dpsmd.cisssmo16@ssss.gouv.qc.ca. Vous référer à la note de service pour plus d’informations. Pour un aperçu du Chiffrier Excel, cliquez ici! Nous vous invitons également à consulter les documents ci-dessous. |
À venir | À venir |
| Note de service : conservation des tableaux d’analyse des questionnaires d’appréciation recommandés par le PQPTM | ||
| PRA-DPSMD-10001 Processus Conservation des tableaux d’analyse des questionnaires d’appréciation recommandés par le PQPTM (Chiffrier Excel) | ||
| PRA-DPSMD-10002 Étapes à suivre pour la conservation des tableaux d’analyse des questionnaires d’appréciation recommandés par le PQPTM (Chiffrier Excel) | ||
| Pas à pas : comment compléter le Chiffrier Excel PQPTM | ||
Outils d'accompagnement
| Clientèle adulte | Clientèle Jeunesse |
| Outil d'accompagnement - Analyse qualitative des résultats obtenus aux questionnaires recommandés par le PQPTM (volet adulte) | À venir - Outil d'accompagnement - Analyse qualitative des résultats obtenus aux questionnaires recommandés par le PQPTM (volet jeunesse) |
💻Plateforme de soins virtuels en santé mentale
La Plateforme de soins virtuels (PSV) du MSSS est disponible pour la clientèle présentant des problématiques de santé mentale. La PSV permet actuellement de transmettre par courriel aux personnes utilisatrices de services un lien vers les 3 questionnaires de base du PQPTM (WSAS, GAD-7 et PHQ-9) afin qu’ils puissent les compléter directement en ligne.
La PSV est actuellement accessible aux intervenants et professionnels des équipes services sociaux généraux et à ceux qui effectuent de l’intervention de groupe en santé mentale adulte 1re ligne. D’autres équipes s’ajouteront graduellement. Vous serez informés lorsqu’elle sera disponible pour votre équipe. Il est également prévu de rendre accessible la PSV auprès des équipes jeunesse.
Vous souhaitez accéder à la PSV? Consulter votre gestionnaire, il vous dirigera vers la bonne ressource.
Pour plus d’informations, consultez la page Soins virtuels en santé mentale - Réseau québécois de télésanté!
Capsules de formation
Pour comprendre le fonctionnement de la PSV, voici les 3 capsules à visionner :
- Gestion d’un usager
- Séance d'information et de formation sur les fonctionnalités de la PSV
- Séance d'information et de formation sur l'utilisation clinique de la PSV
Questions en lien avec l'utilisation de la PSV
Pour toute question suite au visionnement des capsules et en lien avec l’expérimentation de la PSV, vous pouvez écrire à : pqptm.psv.cisssmo16@ssss.gouv.qc.ca
En contexte de soins réels avec un usager, veuillez consulter le super-utilisateur de votre équipe.
Consultez cette foire aux questions!
❤ Autosoins pour les usagers présentant des symptômes de troubles mentaux fréquents
En quoi consiste un autosoin recommandé pour cette clientèle?
Il s’agit d’un ensemble d’interventions :
- Brèves et structurées
- Centrées sur l’ici et maintenant
- Soutenues par l’utilisation de matériel (livres, guides, technologies de l’information et de la communication) reposant sur les principes issus du modèle cognitivo-comportemental
- Offertes sous différentes modalités (individuel ou groupe)
- Visant à réduire les symptômes et améliorer le fonctionnement
Programme Retrouver son entrain
Pour connaître les critères d'admissibilité et référer un adulte au programme : Cliquez ici
Pour connaître les critères d'admissibilité et référer un jeune au programme : (Feuillet à venir)
Savez-vous que les médecins des GMF peuvent référer directement un usager au programme Retrouver son entrain? Pour plus d'informations, consultez l'articile: Projet collaboratif entre le psychosocial et les médecins
Autres documents :
Extrait du cahier : Comprendre l'humeur dépressive et la dépression
Extrait du cahier : Comprendre l'inquiétude et l'anxiété
Extrait du cahier : Pourquoi je me sens aussi mal?
Extrait du cahier : Les choses qui gâchent la vie. Et comment les arrêter
Brochure Retrouver son entrain : À l'attention des clients/futurs participants
Guides d'autosoins
Guide : Je m'active, je me sens bien! - Je m'active, je me sens bien! Étude du cas de Mark
Guide : Développer des stratégies pour surmonter la dépression (adultes) - Informations utiles
Guide : Faire face à ses peurs
Guides d'autosoins - Université of Exeter (plusieurs langues disponibles)
Grille d'analyse des autosoins : À venir bientôt!
Résumé d'autosoins analysés par le comité autosoins : À venir bientôt!
🧰 Boîte à outils cliniques supplémentaires
Outil de soutien à l'autogestion
L’autogestion comprend toutes les actions qu’une personne met en place pour prendre du pouvoir sur sa santé par l’adoption de comportements qui diminuent les symptômes, contribuent à la prévention des rechutes et améliorent le bien-être au quotidien. Cela inclut l’utilisation de ressources et de services en santé mentale (dont la médication, la psychothérapie et les interventions de soutien), l’adoption de saines habitudes de vie, l’entretien de relations positives avec les autres, la gestion optimale de son quotidien et le développement de son potentiel. En bref, il s’agit de tous ces gestes, petits et grands, que la personne adopte pour aller mieux à sa façon.
Aller mieux... à ma façon, est un outil gratuit de soutien à l’autogestion qui permet à l’usager de retrouver un équilibre et se sentir bien à nouveau. Pour plus d’informations, cliquez ici!
Vous pouvez également consulter le Répertoire de ressources d’autogestion.
Fiches d'éducation psychologique
L'éducation psychologique vise l’apprentissage par l’enseignement de connaissances et d’habiletés spécifiques visant à maintenir et à améliorer l’autonomie ou la santé de la personne, notamment à prévenir l’apparition de problèmes de santé ou sociaux incluant les troubles mentaux.
L’enseignement peut porter par exemple sur la nature de la maladie physique ou mentale, ses manifestations, les traitements possibles, des techniques de gestion du stress, de relaxation, d’affirmation de soi, etc. ou sur l’importance des saines habitudes de vie.
Fiches d'éducation psychologique: À venir bientôt!
Autres sites Web
Plusieurs sites Web peuvent vous être utiles :
Usagers présentant d'autres problématiques concomitantes
Outils pour/par les communautés autochtones
Ressource intéressante pour les communautés autochtones bâtis par les communautés autochtones. Vous y trouverezz une gamme d'informations (éducation psychologique, autosoins, autogestion, lien vers une ligne d'écoute première nation, etc. Disponible ici en français et en anglais.
Livres et documentation jeunesse
📊 État du déploiement
Perspectives 2025-2026 : travaux en cours
Restez à l'affût, c'est à venir!
Bilan des années antérieures
Bilan 2024-2025
Restez à l'affût, c'est à venir!
Bilan 2023-2024
Restez à l'affût, c'est à venir!
📚 Informations supplémentaires
Cadre normatif I-CLSC (saisie statistique)
Consultez le guide de saisie du cadre normatif I-CLSC PQPTM du MSSS.
Bulletins d'information
| Volet adulte (DPSMD-DSPEM) L’amélioration des soins et services en santé mentale adulte – l’affaire de tous! |
Volet jeunesse (DPJASP) PQPTM express |
| Janvier 2025 | No1 - Décembre 2023 |
| Juin 2025 |
Notes de service
Autres documents pertinents
Rayonnement et bons coups
Contenu à venir!
👭 Personnes ressources au CISSSMO
Pour plus d'informations sur le PQPTM ou pour obtenir des réponses à vos questions, visitez cette page ou contactez:
- Natacha Bernard, conseillère-cadre au déploiement du PQPTM : natacha.bernard.cssssuroit16@ssss.gouv.qc.ca
- Noémie Rondeau-Côté, spécialiste en activités cliniques : noemie.rondeaucote.cisssmo16@ssss.gouv.qc.ca